【指南与共识】面向人工智能应用的干眼影像分类与标注方法、流程及质量控制专家共识(2025)
《面向人工智能应用的干眼影像分类与标注方法,流程及质量控制专家共识(2025)》专家组,中国医药教育协会智能眼科分会. 面向人工智能应用的干眼影像分类与标注方法、流程及质量控制专家共识(2025)[J]. 中华实验眼科杂志,2025,43(04):289-300.
DOI:10.3760/cma.j.cn115989-20250227-00055.
【摘要】干眼作为全球常见的眼病,其复杂病理机制和高发病率给临床诊断及管理带来重大挑战,人工智能(AI)技术的发展为干眼影像分析与辅助诊断提供了新机遇。本专家共识围绕干眼影像的分类与标注方法,结合AI技术应用需求,总结了干眼影像分类与标注的研究范围和任务,详细规范了泪膜脂质层影像、泪河高度影像、泪膜破裂时间影像、角膜荧光素染色影像、睑板腺影像等主要影像模态分类与标注的原则、方法,并明确了分类与标注的工具、流程。本共识提出了系统化的质量控制要求,包括标注一致性评估、多轮审核及数据清洗方法等。最后,本共识总结了目前面临的挑战,提出了针对性的解决策略。本共识的推出旨在为干眼AI模型的研发提供高质量的数据支持,提升AI在干眼诊断、病程监测和个性化治疗中的应用效果,为干眼领域的AI研究和临床应用提供科学参考及技术支撑。
【关键词】干眼;人工智能;影像分类;数据标注;质量控制;专家共识
基金项目:国家中医药管理局科技司-浙江省中医药管理局重点项目(GZY-ZJ-KL-23086);深圳市医疗卫生三名工程项目(SZSM202311012)
DOI:10.3760/cma.j.cn115989-20250227-00055
干眼是全球范围内常见的眼表疾病之一,因过度使用电子屏幕设备、老龄化、睡眠障碍和空气污染等因素的影响,其患病率不断升高。干眼的病理机制涉及泪液质、量及流体动力学异常引发的泪膜不稳定、眼表微环境失衡,伴随泪液渗透压升高、炎症反应和神经功能障碍[1]。干眼患者通常表现为眼部干涩、烧灼感、异物感及视觉功能障碍,可明显影响患者的工作和生活质量,因此亟需开发高效可靠的临床工具和方法以应对干眼的早期诊断和精准治疗需求。
人工智能(artificial intelligence,AI)的快速发展为干眼诊疗提供了新的解决方案[2,3,4]。AI技术在医学影像领域已展现出卓越潜力,特别是在自动分割、分类及疾病预测等任务中[5,6,7,8]。研究表明,AI技术能够实现眼底图像、视神经分析及眼表影像的智能化诊断,为个性化治疗方案的制定提供支持。在干眼诊疗中,影像数据,包括睑板腺功能、泪膜稳定性和角膜染色情况等,是诊断和评估的关键依据[9,10,11]。然而,AI模型的训练高度依赖于高质量的数据标注[12,13,14]。当前,干眼影像的分类与标注缺乏统一规范,标注结果的质量和一致性难以保证,这不仅限制了AI模型的开发,也阻碍了其在临床中的广泛应用。因此,制定标准化的干眼影像分类与标注规范对于提升AI模型的应用效果,推进干眼领域的科学研究和精准医疗具有重要意义。
为规范干眼影像的分类、标注流程及质量控制方法,我们于2024年3月成立了《面向人工智能应用的干眼影像分类与标注方法、流程及质量控制专家共识(2025)》专家组。专家组成员包括来自眼科临床、医学影像及AI领域的学术专家和实践者。专家组系统检索国内外关于干眼影像和AI应用的研究文献,全面总结影像分类与标注的现状及挑战,并结合AI模型训练和临床实践的需求,多次召开线上与线下研讨会,深入探讨干眼影像分类、标注和质量控制的标准化要求。
共识的初稿由执笔专家组在充分讨论基础上完成,经电子邮件、线上会议等多种形式广泛征求其他专家意见。所有修订意见均通过集中讨论和整理归纳,确保共识内容的科学性和可操作性。经过多轮完善和验证,共识最终版本于2025年形成,旨在为干眼影像的分类与标注提供规范化指导,为AI技术在干眼诊疗中的应用提供高质量的数据支撑,推动干眼精准医疗的发展。
干眼影像的分类与标注旨在构建针对干眼诊断相关影像的高质量、标准化的数据集,为AI算法的学习和自动分析提供基础,从而实现对眼表结构及其异常的精准识别。这种数据资源是干眼自动化诊断的核心,其应用有望提高诊疗效率和精准度。以下是针对不同类型干眼影像及相应分类与标注的研究范围和任务:
2.1 泪膜脂质层影像
泪膜脂质层影像研究范围主要包括:对眼表综合分析仪、干涉仪等拍摄的脂质层进行定性或定量分析并进行分类与标注。任务主要包括:基于薄膜干涉原理,利用Placido盘投射白光至眼表,观察干涉图像色彩丰富程度和流动性定性分析;或通过分析干涉图像颜色,自动计算下方角膜表面的脂质层厚度(lipid layer thickness,LLT)。可用于分析泪膜的稳定程度。
2.2 泪河高度影像
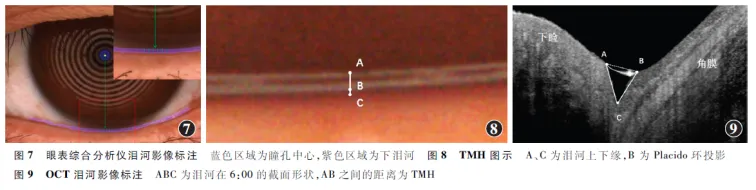
泪河高度(tear meniscus height,TMH)研究范围主要包括:对眼表综合分析仪或光学相干断层扫描(optical coherence tomography,OCT)设备等拍摄的泪河图像中TMH进行标注与测量。任务主要包括:准确定位标注位置,使用工具测量TMH。可用于评估泪液分泌和排出(含蒸发)功能的平衡。
2.3 泪膜破裂时间影像
泪膜破裂时间(tear film breakup time,TBUT)研究范围主要包括:对TBUT进行计量,可分为使用荧光素染色的侵入性方式及使用眼表综合分析仪等测量的非侵入性方式。任务主要包括:记录瞬目后干燥斑出现位置及时间,以评价首次及平均TBUT。可用于评价泪膜稳定性。
2.4 角膜荧光素染色影像
角膜荧光素染色(corneal fluorescein staining,CFS)影像研究范围主要包括:对角膜表面的荧光素着色情况进行判断。任务主要包括:研究角膜染色情况,标注着色部位、位置、形状等。可用于了解泪膜和角膜上皮状况。
2.5 睑板腺影像
睑板腺影像研究范围主要包括:对红外照相、激光活体共聚焦显微镜( in vivo confocal microscope,IVCM)记录的图像中睑板腺的结构和形态进行评估。任务主要包括:标注并研究睑板腺长度、宽度、弯曲度、密度、不均匀萎缩、显影值等形态特征以及腺泡扩张、萎缩等结构特征。可用于判断睑板腺的功能状态。
3.1 干眼影像分类与标注的原则和临床依据
泪膜是覆盖在眼球前表面的一层液体,对于维持眼部的健康和功能至关重要。泪膜由脂质层、水液层和黏蛋白层组成,共同维持其功能[15],为眼表提供润滑、营养和保护作用,同时维持眼球光学特性并防御微生物侵袭。《干眼临床诊疗专家共识(2024)》中,按照泪膜结构和功能将干眼分为5类,即水液缺乏型、脂质异常型、黏蛋白缺乏型、泪液动力学异常型和混合型[1]。同时,根据TBUT和眼表损伤将干眼分为3级,即轻度、中度和重度干眼。依据泪河的高度,可以分为泪河正常、偏低和偏高。
3.1.1 泪膜脂质层影像
脂质层由睑板腺分泌而成,是泪膜的重要组成部分,具有防止过度蒸发和降低泪膜表面张力的作用。脂质层的分泌不足或水液层的蒸发过快,均可能导致干眼的发生[16]。泪膜脂质层的分析基于薄膜干涉原理。当被白光照射时,脂质层的上界面和下界面分别反射白光。反射的光相互干涉呈现多彩条纹,即干涉图像,大部分眼表综合分析仪利用Placido盘投射白光至眼表,通过观察干涉图像的色彩丰富程度和流动性对LLT进行分类[17]。
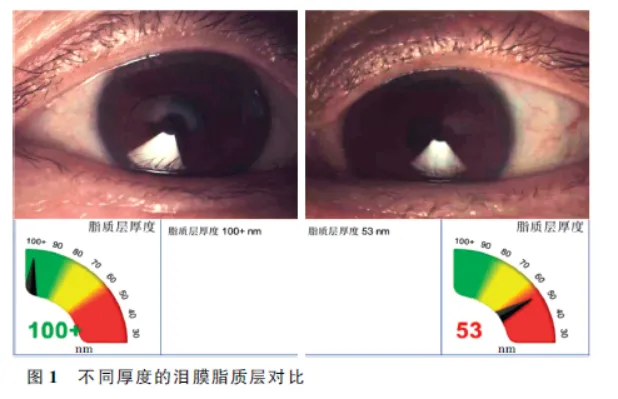
部分设备内置程序可以通过分析干涉图像颜色,自动计算下方角膜表面的LLT[18],如LipiView眼表面干涉仪、泪膜成像仪。LLT正常值为15~157 nm,平均厚度约为42 nm。可以依据LLT把泪膜分为正常、偏薄和偏厚。脂质层较薄时颜色较暗,涂布不均匀,甚至可能出现颗粒状物质流动( 图1 ),这常提示存在脂质异常型干眼。
3.1.2 TMH影像
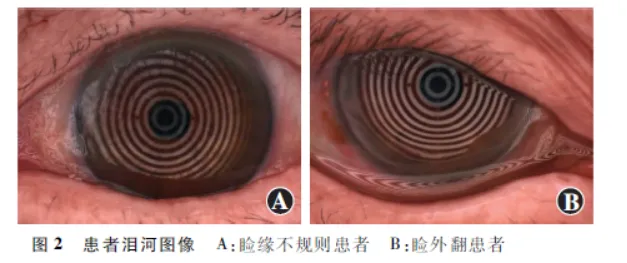
泪腺分泌的泪液在结膜囊内蓄积,泪液与下睑缘相接形成的内凹弧面称为泪河。泪河的主要功能是储存泪液,为眼表提供润滑和保护。干眼患者通常存在泪河变窄、断裂,甚至消失的情况。TMH通常指泪河中央区域(位于瞳孔中心下方)在冠状面上的垂直高度,可以反映泪液的分泌情况[19],依据高度可以分为泪河正常、偏低和偏高。当TMH小于0.2 mm时,提示可能存在泪液量的异常。当TMH大于1 mm时,提示可能存在眼睑或泪道相关疾病( 图2 ),如球结膜松弛、睑内外翻、泪道阻塞等。可通过眼表综合分析仪或OCT等不同设备拍摄得到泪河照片[18,20,21],测量TMH并间接评估泪液分泌量。TMH较低常提示可能存在水液缺乏型或脂质异常型干眼。
3.1.3 TBUT影像
泪膜稳定性是指泪膜在眼表保持完整状态的能力,它是眼表健康的重要标志[22]。泪膜稳定性涉及泪膜的结构功能完整性、化学成分的动态平衡以及泪液动力学的正常。泪膜稳定性是一个动态过程,包括泪膜的快速形成、慢速形成、稳定、变薄和破裂等阶段。TBUT是眼科常用的泪膜稳定性临床评价方法之一[18],它是指从末次瞬目后到泪膜表面出现第1个干燥斑的时间间隔。
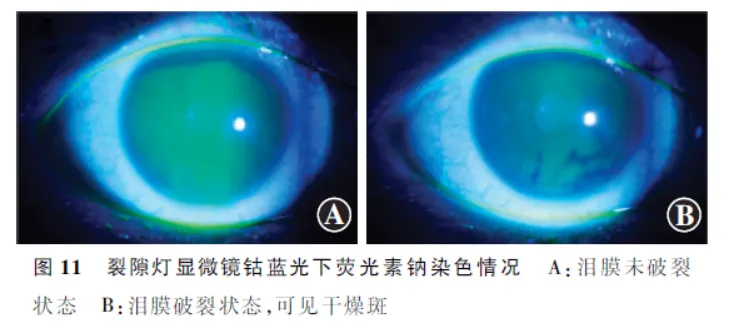
TBUT影像的评价方法可分为以下两大类:(1)非侵入式泪膜破裂时间(noninvasive tear film breakup time,NIBUT) 使用眼表综合分析仪,在不使用荧光素染色剂的条件下,可在受试者第2次瞬目后,自动记录泪膜破裂位置,并以不同颜色绘制泪膜地图[11]。当受试者再次瞬目或Placido环上出现过多不规则图形导致无法继续观察时,仪器自动停止并测量时间。若以上2项停止指标均不满足,则记录至25 s后自动停止。根据《中国干眼专家共识:检查和诊断(2020年)》[23],将5 s≤NIBUT<10 s定义为轻度干眼,2 s≤NIBUT<5 s定义为中度干眼,NIBUT<2 s或无完整泪膜定义为重度干眼。(2)荧光素染色泪膜破裂时间(fluorescein breakup time,FBUT) 将1%荧光素钠滴入结膜囊内或使用荧光素钠眼科检测试纸接触下睑缘,嘱患者自然瞬目数次,使荧光素钠在眼表均匀涂布。使用钴蓝光源观察,记录从末次完全瞬目到角膜表面首次出现黑点,即干燥斑之间的时间。根据《中国干眼专家共识:检查和诊断(2020年)》[23],将6 s≤FBUT≤10 s定义为轻度干眼,2 s≤FBUT≤5 s定义为中度干眼,FBUT<2 s或无完整泪膜定义为重度干眼。
3.1.4 CFS影像
角膜上皮层位于角膜最外层,由5~7层上皮细胞组成,形成有效的防护屏障。同时,上皮细胞分泌的黏蛋白成分参与泪膜的构成,并保持角膜的湿润[24]。当角膜上皮损伤时,会导致泪膜稳定性下降,TBUT缩短。CFS主要用于评估角膜上皮的完整性和眼表炎症情况[25]。利用荧光素的特性,这种染料会在角膜上皮有缺损或溃疡的地方存留。通过观察荧光素是否显影及其位置、形状、大小可以判断是否存在病变及病变程度,对干眼和角膜炎等疾病有诊断价值。
通常使用1%荧光素钠滴于结膜囊内或荧光素钠眼科检测试纸接触下眼睑睑缘,嘱患者瞬目,使之均匀涂布,在钴蓝光下使用裂隙灯显微镜观察眼表。根据是否有染色以及染色的程度进行评估,通过着色点的数量、大小、分布进行定量分析,联合TBUT,可对眼表损伤和干眼程度进行分类。
3.1.5 睑板腺影像
睑板腺是眼睑内的皮脂腺,位于上、下睑板内,腺体与睑缘呈垂直的线型排列,每根腺体之间平行,开口于睑缘。正常的上眼睑包含25~40根腺体,下睑包含20~30根腺体。睑板腺的功能是分泌睑脂,分布于泪膜表面,参与构成泪膜的脂质层,对眼球表面起到润滑作用,还可以减少泪膜的蒸发。睑板腺功能障碍是睑板腺的一种慢性、弥漫性疾病,临床上常表现为终末导管阻塞和/或睑脂分泌异常,可引起眼表环境的异常,而腺体的形态往往含有以下异常特征,如弯曲、钩状、缺失、缩短、增粗、变细、重叠、鬼影、蝌蚪状、异常间隔、绒毛状区域等[26,27,28,29]。合并螨虫感染的患者还可能出现腺体不均匀萎缩[30,31]。研究睑板腺形态结构和功能状况对于睑板腺功能障碍以及干眼的诊断和治疗具有重要意义[32]。
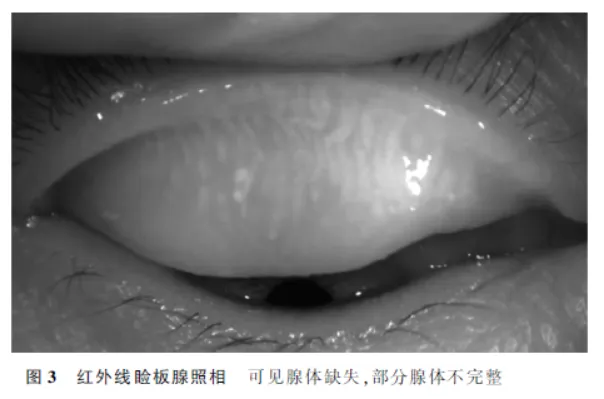
睑板腺形态和功能评价影像主要包括以下2类:(1)红外线睑板腺照相影像 睑板腺由于其丰富的脂质颗粒,在红外线照射时会产生散射光线,这一特性使得红外线透照技术成为早期用于观察睑板腺形态的有效手段[33]。红外线睑板腺照相可以判断腺体缺失范围和程度。拍摄时,需翻开上下眼睑,充分暴露睑板,使腺体清晰聚焦后拍摄睑板腺图像。注意避免用力拉扯致结膜囊组织脱出,影响睑板腺平整形态。如果出现腺体明显缺失、显影不佳( 图3 ),代表功能损伤,提示可能存在脂质异常型干眼。(2)IVCM影像 IVCM是一种非侵入性、高分辨率的成像技术,它能够精确地观察到细胞层面,并在活体状态下分析微观结构变化。IVCM对睑板腺的观察具有特异性,可以观察腺泡密度、腺泡直径、腺周炎症细胞密度、腺体缺失等[34]。在拍摄图像时,应从睑缘向穹窿部睑板腺垂直扫描,从鼻侧向颞侧依次平行扫描,这样可以扫描到所有腺体。观察参数主要包括腺泡形态评估、睑板腺组织炎症细胞浸润以及组织纤维化程度等,如腺泡扩张、纤维化等可导致分泌功能下降,引起脂质异常型干眼。
为了满足AI临床研究的需求,干眼影像分类与标注工作的开展需要紧密遵循干眼诊疗临床指南的准则,并根据这些指南保持动态优化和更新。干眼影像分类(定性)和标注(定量)并非完全割裂的环节,而是深度融合、相辅相成的过程。干眼影像的分类为标注提供了方向性指导,而标注则为分类奠定了数据基础,两者在临床实践中紧密结合,共同确保干眼影像数据的质量和一致性。通过这种融合性工作模式,不仅可以提高干眼影像数据的标准化和可解释性,还能为AI模型的训练和优化提供高质量的干眼影像数据支持,从而推动干眼诊疗的精准化和智能化发展。
3.2 干眼影像分类与标注的方法
3.2.1 脂质层影像分级(分类)
脂质层影像检查基于薄膜干涉原理,研究分析时应注重颜色、流动性、涂布形态等影像特点。眼表脂质层检查的影像特点主要表现为正常脂质层色彩丰富、条纹清晰且连续,涂布均匀,覆盖整个睑裂间区域,流动性良好;而异常脂质层则颜色较暗或不均匀,可能仅显示泪液流动,条纹不清晰或不连续,涂布不均匀,出现颗粒状物质流动或局部缺失,提示脂质分泌不足或成分异常。
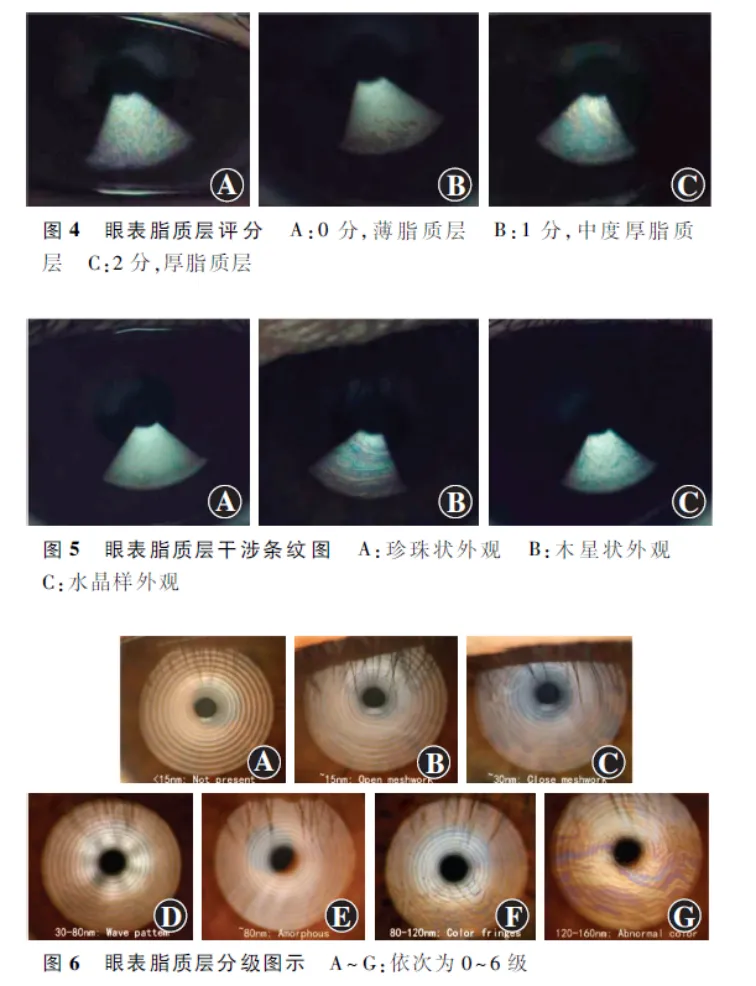
脂质层影像分级(分类)主要包括以下2类:(1)脂质层影像的色彩评分分级(分类) 0分:只见泪液流动,未见色彩,涂布不均匀,偶伴有颗粒状物质流动,则分类为薄脂质层;1分:如见色彩明显,主要呈现红黄两色,涂布均匀,则分类为中度厚脂质层;2分:当色彩较正常脂质层更加艳丽,以蓝紫色为主,睑裂间脂质层涂布面积多且均匀,则分类为厚脂质层( 图4 )。(2)脂质层影像的干涉条纹外观分级(分类) ①若观察见如珍珠表面一样充满光泽,且多为灰色干涉条纹,则分类为珍珠状外观。当可见整体呈橙、棕、白相间的干涉条纹,则分类为木星状外观。如观察见水晶表面一样存在不规则的生长纹,呈现为灰色无定形干涉条纹,则分类为水晶样外观( 图5 )。将上述干涉图像与NIBUT相结合,进行多标签分类,将有助于临床亚型的直接诊断[35]:0类(珍珠或木星状外观,NIBUT≥5 s),对应正常泪膜状况;1类(木星状外观,NIBUT<5 s),对应非干燥综合征泪液缺乏型干眼;2类(水晶样外观,NIBUT<5 s),对应睑板腺功能障碍。②部分设备可以分析干涉图像颜色,可以对其进行分级(分类)( 图6 )。根据图像形态与具体数值对应,自动计算下方角膜表面的LLT[36],诊断睑板腺功能障碍的界值为75 nm[1]:0级,未见干涉图像,对应LLT<15 nm;1级,开放网格状,15 nm≤对应LLT<30 nm;2级,闭合网格状,对应LLT为30 nm;3级,流动型,30 nm<对应LLT<80 nm;4级,无定型,对应LLT为80 nm;5级,彩色条纹,80 nm<对应LLT<120 nm;6级,异常色彩,对应LLT为120~160 nm。
3.2.2 TMH影像分类与标注
TMH的测量是干眼诊断的重要指标之一。干眼患者通常出现泪河变窄、断裂,甚至消失的情况。通过测量高度,可以提供TMH定性和定量的结果,能够更客观地评估患者的泪液分泌情况,为干眼的诊断和分类提供依据。TMH的测量可以使用裂隙灯显微镜、眼表综合分析仪、OCT等。在裂隙灯显微镜下直接观察TMH,定性结果受主观影响较大,难以用于定量研究。而使用眼表综合分析仪或OCT获得泪河图像后,经手动或自动分割测量,可以得到量化的高度值,分析泪液分泌情况。
TMH影像主要包括以下2类:(1)眼表综合分析仪影像标注 眼表综合分析仪应用Placido环成像技术将同心圆环均匀地投射到眼表,使之处于投射分析范围之内。通过分析图像上同心环的变形程度,可以求得不同位置曲率的变化,进一步分析各处的形态。Placido环在泪河的投影使之更加清晰可辨。睑缘不规则会造成泪河扭曲或泪河不连续,在泪液分泌减少的受检者中这一现象更加突出,故应选取泪河中央(瞳孔中心下方泪河)在冠状位的高度进行泪河上下缘的测量与标注( 图7 )。为了在减少刺激性泪液分泌的同时确保图像质量,建议在实际操作中采用以下流程:首先使用红外光模式对泪河进行聚焦,随后迅速切换至白光模式完成图像拍摄。①瞳孔中心标注 当向正前方凝视,眼球处于正位时,可以使用Placido环的中心来近似瞳孔中心,并采用人工分割或图像处理自动分割出Placido环的中心圆。②下泪河区域标注 使用人工分割或人机交互标注下泪河的上下缘,再用各类方法计算中央TMH,如使用自带软件或者ImageJ等标注工具测量泪河中央上下缘的距离得到TMH。在进行泪河区域分割时需要注意,泪河的上缘是泪液与下睑结膜的交界线,通常是1条与空气接触的边缘线。泪河的下缘则是泪液与下睑缘皮肤的交接处,并非Placido环投影( 图8 )。(2)OCT影像标注 使用OCT可以清晰显示出泪河截面的形态。为排除睑缘不规则的干扰,应选取泪河中央(瞳孔中心下方泪河)进行测量,因此OCT的扫描从角膜的6:00位置开始,从角膜下缘向下睑方向扫描。此时,TMH定义为眼睑-泪河交界处与泪河-角膜交界处的距离。仔细辨别两者的解剖位置,人工分割出整个泪河区域,使用自带软件或者ImageJ等标注工具测量2点之间的距离即可得到TMH( 图9 )。
3.2.3 TBUT影像标注
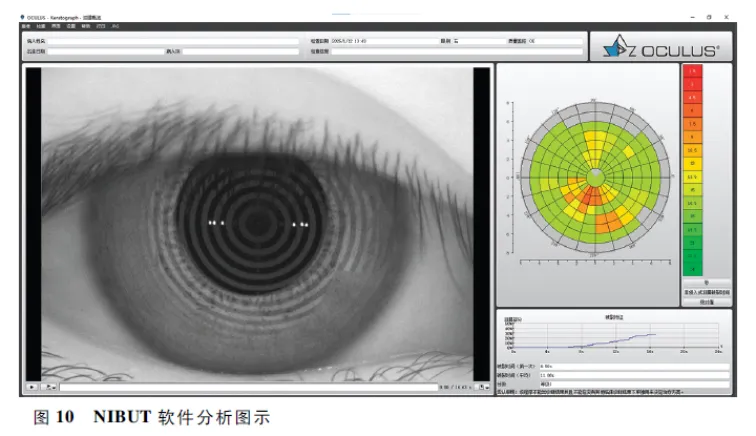
TBUT影像标注主要分为以下2类:(1)NIBUT 眼表综合分析仪可以客观、精确测定NIBUT,使用内置软件,在不使用荧光素染色剂的条件下,可在受试者第2次瞬目后每隔1.5 s,自动记录患者自然瞬目后的视频,对每帧图像进行提取和分析,标注图像中泪膜表面出现黑斑即泪膜发生破裂。眼表综合分析仪本身可以记录下泪膜破裂位置[37],并以不同颜色绘制泪膜地图。首次记录的泪膜破裂位置用红色表示,以后逐渐过渡为用黄色、绿色标注破裂位置( 图10 )。由仪器自动记录角膜上每个点的NIBUT,并记录首次NIBUT和平均NIBUT,测量值精确至0.01 s。其中,首次破裂时间为能够记录初始的破裂时间和位置;平均破裂时间为泪膜整体稳定性提供真实依据。临床上以首次NIBUT作为干眼的诊断指标,并建议测量3次取平均值[38]。还可绘制泪膜破裂面积百分比曲线,客观呈现泪膜破裂与干眼的关系。(2)FBUT FBUT测试为在不瞬目的情况下,泪膜保持稳定的时间。将2 μl 1%荧光素钠滴入眼内,或使用抗生素滴眼液湿润但无多余残留药液的荧光素钠眼科检测试纸接触下眼睑睑缘进行染色。使用连接在裂隙灯显微镜上的钴蓝光源观察薄膜,嘱患者瞬目3~4次,使荧光素在角膜表面均匀涂布( 图11 )。拍摄患者自然瞬目后的视频,对每秒的图像进行帧提取,标注图像中泪膜表面出现的黑点即干燥斑。从末次完全瞬目到角膜表面首次出现黑点之间的时间,即FTBUT,正常值>10 s。测量重复3次,取平均值作为最终结果。
3.2.4 眼表损伤分类与标注(CFS图)
CFS使用1%荧光素钠或荧光素钠眼科检测试纸,利用荧光素在角膜上皮缺损处着色的特性,在钴蓝光照射下观察角膜上皮是否完整。可以用于定性和定量评估干眼对角膜上皮的损伤程度,结合TBUT评估泪膜的完整性和稳定性。
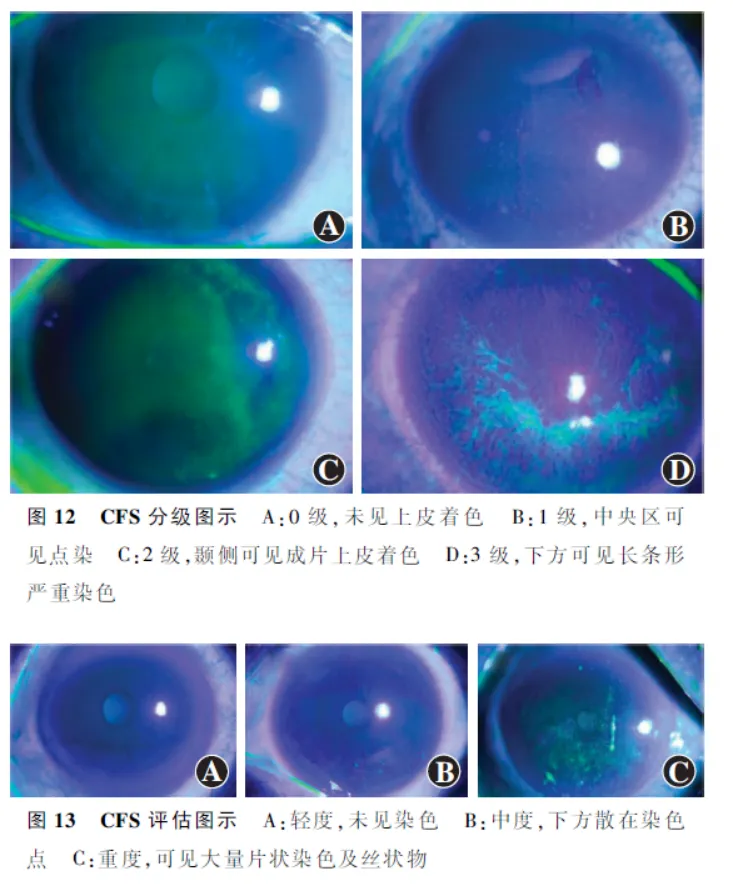
眼表损伤分类与标注(CFS图)主要分为以下2类:(1)严重程度分级(分类) 根据染色的程度进行分级(分类),评估眼表状况[39]。染色后无着色,表示角膜上皮完全健康,标注为0级;染色后出现轻微的着色,表示角膜上皮有轻度损伤,标注为1级;染色后出现中度的着色,表示角膜上皮有中度损伤,标注为2级;染色后出现严重着色,表示角膜上皮有重度损伤,可能合并有角膜溃疡等病变,标注为3级( 图12 )。(2)荧光素染色阳性区域评分与分割标注 采用3分法对染色阳性区域进行评分。将角膜分为上、中、下3个区域,无染色为0分,染色点数1~30个为1分,染色点数>30个且染色点未融合为2分,出现角膜片状染色融合、丝状物及溃疡等为3分;总分计为9分。除了对点状、片状着色和丝状物等进行评分,还可根据着色点的数量、大小、分布,综合TBUT结果,对干眼程度进行定量评估:CFS点<5个,TBUT≥2 s,评为轻度干眼;角膜损伤范围不超过2个象限和/或5个≤CFS点<30个,TBUT≥2 s,评为中度干眼;角膜损伤范围在2个象限及以上和/或CFS点≥30个,荧光素染点融合成粗点、片状或伴有丝状物,TBUT<2 s,评为重度干眼( 图13 )。
3.2.5 睑板腺影像分类与标注
人工观察睑板腺形态时,不同医师的经验和判断标准可能导致结果的差异。而定量分析技术通过标准化的算法和模型,能够提供一致的结果,减少主观因素的干扰。应用AI自动分割和定量分析不仅能够更早发现睑板腺的微小变化,还可以计算腺体的扭曲度、形变系数、显影值等更复杂的量化指标。这些参数有助于更全面地定性和定量评估睑板腺的功能和病变程度,及时进行早期干预。
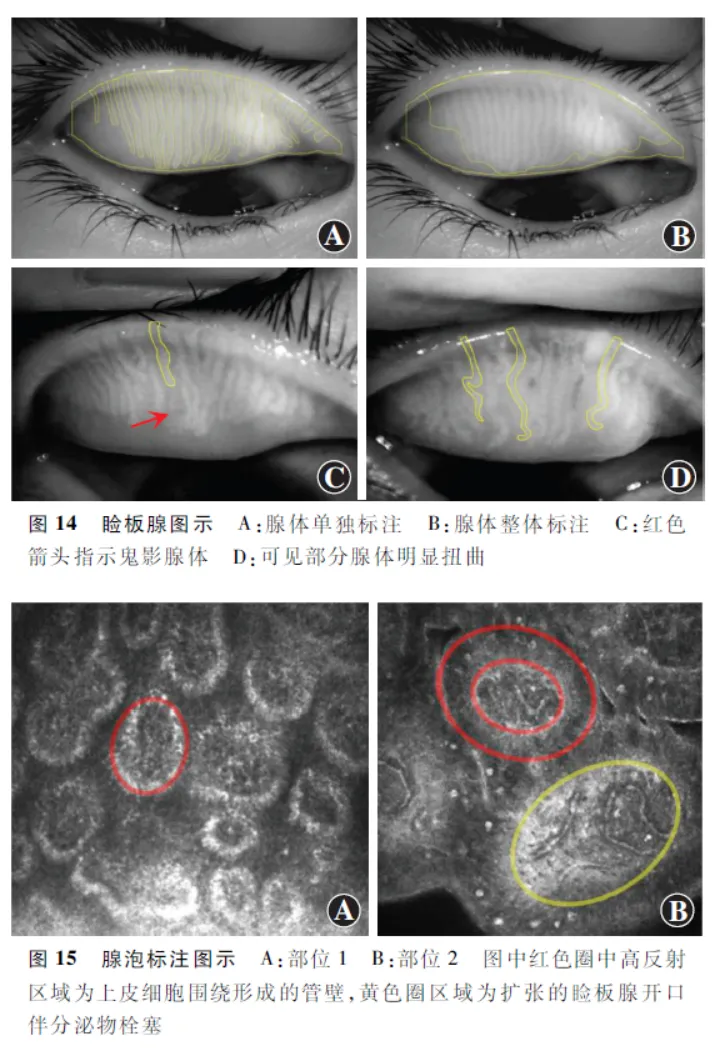
睑板腺影像分类与标注主要包括以下2类:(1)睑板腺红外照相分类与标注 通过红外线睑板腺照相获得图像后,可使用不同软件进行标注,共同的步骤首先都需要画出睑板的范围,泪点被定义为睑板的鼻侧边界,外翻眼睑外眦处最远可见的睑结膜被定义为颞侧边界[40]。睑板远端边界位于睑板腺开口与眼睑皮肤相接处,近端边界位于睑板与穹窿结膜相接处。标注腺体可采用单独标注或整体标注的方法[29,41]( 图14 )。前者逐点标出每条腺体的边界,可以精确定位和评估特定腺体的状况。后者将腺体存留区域与其间的睑板区域标注为一个整体,用以评估整体状况。值得注意的是,鬼影腺体已经失去睑酯分泌功能,在睑板腺图像中由于局部对比度较低而呈现出"幽灵般"的外观[28]( 图14 ),它们以及腺体部分萎缩的区域不应纳入标注。最后,将这些腺体的轮廓转换为像素坐标后,可由计算机自动测量睑板腺周长、高度、宽度和密度等参数[41,42,43]。后续通过进一步的图像处理,如睑板腺区域分割提取、区域对比度比较、腺体形态拟合等,可计算腺体的不均匀萎缩程度[30,31]、显影值[42]、弯曲度[29,44,45]等参数。(2)IVCM下睑板腺腺泡分类与标注 使用IVCM获得高质量的睑板腺腺泡组织图像后,一方面,可以直接观察腺泡上皮细胞纤维化、腺泡周围炎症细胞及腺体缺失情况等( 图15 );另一方面,使用人工分割腺泡后可通过不同测量软件定量分析腺泡的形态参数,如腺泡数量、腺泡密度、腺泡直径、腺泡周围炎症细胞密度及腺体缺失等。
在进行干眼影像标注时,需要根据研究的具体要求筛选出高质量的图像。高质量图像的标准通常包括清晰的解剖结构、足够的对比度以及无明显噪声或伪影。标注过程中需要遵循统一的标准和规范,使用专业的标注工具,如LabelMe、ImageJ等来确保标注的准确性和一致性。这些标注将作为后续分析的基础。而通过定量分析技术,可以提取出与研究目标相关的系列参数。这些数据不仅能够为临床诊断提供更客观的依据,还能用于评估治疗效果和疾病进展。此外,标准化的标注和定量分析流程还可以提高研究的可重复性和数据的可比性,为后续的AI模型训练和验证提供高质量的数据支持。
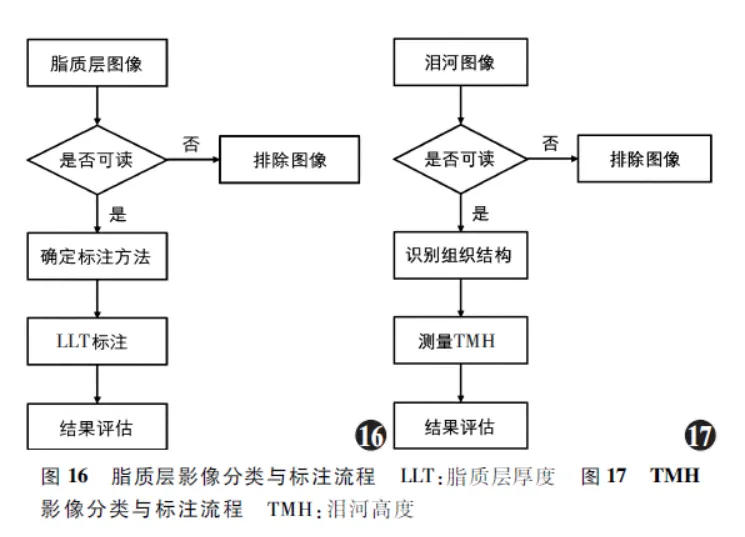
4.1 脂质层影像分类与标注流程
脂质层影像分类与标注流程主要包括:(1)对脂质层图像进行初步筛查,确认图像质量,排除模糊或不清晰的图像。(2)根据临床需要,进行分类、标注与评分。(3)根据评分标注判断脂质层状态以及干眼的情况( 图16 )。
4.2 TMH影像分类与标注流程
TMH影像分类与标注流程主要包括:(1)对泪河图像进行初步筛查,确保图像质量和清晰度。(2)识别睑缘、泪河等结构、判断有无异常或其他疾病可能。(3)定位中央区泪河,测量TMH并分析评估( 图17 )。
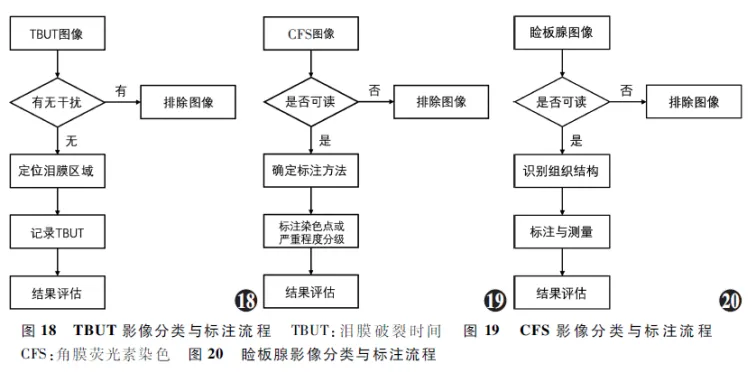
4.3 TBUT影像分类与标注流程
TBUT影像分类与标注流程主要包括:(1)对泪膜情况进行判断,排除有干扰的检查图像。(2)定位泪膜区域,识别干燥斑。(3)记录TBUT并分析评估( 图18 )。
4.4 CFS影像分类与标注流程
CFS影像分类与标注流程主要包括:(1)对CFS图像进行初步筛查,确保图像质量和清晰度。(2)根据临床需要,进行分类与标注。(3)根据标注评分判断眼表情况( 图19 )。
4.5 睑板腺影像分类与标注流程
睑板腺影像分类与标注流程主要包括:(1)对睑板腺图像进行初步筛查,确保图像质量和清晰度。(2)识别睑板、腺体、腺泡等结构进行标注。(3)结合睑板指标,评估干眼状况( 图20 )。
为确保干眼影像标注的高一致性、可比性和准确性,制定科学严谨的质量控制建议至关重要。以下为核心质量控制要点:
5.1 标注人员的资格要求
标注人员需具备深厚的眼科医学背景,熟悉干眼的临床特征及其相关影像学表现。应深入了解各类干眼影像的基本原理和临床意义,掌握眼表解剖结构及常见检查设备,如眼表综合分析仪、干涉仪、眼前节照相设备及OCT的操作与解读能力。这些是确保标注准确性和专业性的基础。
5.2 图像采集与预处理规范
图像采集过程中,严格遵循标准化检查流程,确保操作的规范性。同时,以高质量的标准图样或图谱为参考依据,进一步提升图像采集的质量。根据影像分类任务的需求选择适当的拍摄模式。影像质量是标注的前提,需筛选排除抖动模糊、聚焦不清、过度曝光或反光干扰等低质量图像。在正式标注前,必要的预处理操作,如裁剪、旋转、对比度调整及噪点消除等,可进一步优化图像的可读性和标注效果。
5.3 关键结构的准确辨读
影像标注的核心是对关键结构的精准定位和识别,包括但不限于泪河、干燥斑、睑缘、腺体开口及其他与干眼诊断相关的解剖特征。标注人员需能够在不同检查模式和影像模态中高效辨认这些结构,为后续的分类和量化任务提供基础。
5.4 标注工具的熟练使用
标注人员应掌握主流标注软件和工具的操作技巧,并根据不同类型的检查选择适宜的工具完成标注任务。各模态影像的特性决定了标注方法的差异性,熟练运用工具能显著提升标注效率和准确性。
5.5 异常区域的精细标注
对于干眼相关影像中存在的异常区域,如睑板腺中断、缺损、扭曲或角膜着染部位等,应进行精细化标注。这些区域通常与干眼病理变化密切相关,其准确标注有助于提高诊断的精确度和AI模型的泛化能力。
5.6 全面的数据记录与结果整合
标注过程中的所有结果,包括定性描述(如特征分类)和定量数据(如测量值),均需完整记录。结合影像数据生成系统化的检查报告,全面呈现受检者的眼表健康状况,为临床决策和科研分析提供可靠依据。
5.7 标注一致性与标准化
标注工作的核心目标是确保不同标注者和设备之间的结果具有高度的一致性和可比性。通过制定统一的标注标准和规范流程,结合定期一致性测试,可显著提高标注数据的稳定性和信任度,保障其在临床和科研中的广泛适用性。
在干眼影像分类与标注工作中,尽管AI技术的快速发展为临床诊断和治疗带来了重要机遇,但依然存在诸多亟待解决的挑战。以下将从数据质量、标注标准化、算法泛化能力以及多中心合作等方面分析干眼影像分类与标注面临的困难,并提出相应解决策略。
6.1 数据质量参差不齐
干眼影像数据的质量直接影响干眼影像分类与标注结果的可靠性和AI模型的训练效果。然而,目前医疗机构采集的影像质量参差不齐,可能因设备性能差异、操作规范不统一或患者配合程度不足而导致影像模糊、光照不均或存在噪点等问题,这些数据问题对影像的分类与标注任务形成了巨大的障碍。
建议通过以下策略优化解决:制定影像采集和预处理的标准操作规程,包括统一设备参数设置、优化拍摄流程及规范患者检查准备。通过引入自动化图像质量评估工具,对不符合质量标准的影像进行筛选和处理,确保最终用于标注和模型训练的数据具备高可靠性和代表性。
6.2 标注标准缺乏统一性
目前,各机构在干眼影像分类与标注中采用的标准和流程存在显著差异,导致不同研究或中心之间的数据不可比。这不仅影响多中心研究结果的一致性,也降低了AI模型的泛化能力和临床应用潜力。
建议应对策略主要包括:构建通用的干眼影像分类与标注指南和分级标准,明确标注任务和流程的细化要求,同时推广国际或国家级的专家共识,推动干眼影像分类与标注的规范化进程。利用一致性评估工具,如Kappa系数,定期校验不同标注者之间的一致性,并通过持续的培训和考核提升标注者的专业水平。
6.3 算法泛化能力不足
AI算法在干眼影像分析中的表现依赖于训练数据的多样性。然而,现有数据往往来源于单一中心或特定设备,缺乏足够的地理、种族和设备多样性,导致算法在跨中心或跨设备应用时的性能下降。
主要应对策略包括:通过多中心协作扩大数据来源范围,收集来自不同地区、不同种族和不同设备的影像数据,构建具有代表性的大规模数据库。在模型训练中引入数据增强技术(如图像旋转、缩放、对比度调整等)和迁移学习策略,提升算法的鲁棒性和泛化能力。
6.4 多中心合作与数据共享受限
在多中心研究中,数据隐私保护和共享机制的不完善限制了大规模数据库的构建与利用。各中心之间由于利益分配、技术壁垒及法律合规等问题,也可能缺乏深度合作的动力。
可通过以下策略应对解决:建立安全的数据共享和管理平台,通过数据去标识化和隐私保护算法,如联邦学习,实现多中心数据的协同使用。在合作中明确参与机构的权益分配和职责划分,制定公平、透明的合作协议,鼓励多学科专家共同参与项目规划和实施。
6.5 临床应用与算法性能差距
尽管部分AI算法在实验环境中表现优异,但其在实际临床场景中的应用效果常因复杂性增加而显著下降,例如患者个体差异、数据质量波动和疾病共病特征等因素。
主要应对策略包括:在模型开发阶段引入真实世界数据,通过大规模临床验证和迭代优化进一步提升算法的稳定性和适应性。同时,加强医师与技术团队的合作,将临床知识嵌入算法设计,确保模型输出符合临床决策需求。
干眼影像的分类与标注方法、流程及质量控制对于提升干眼诊断精度和促进AI技术在干眼治疗领域的应用至关重要。本共识通过汇集多学科专家的意见,提出了一套针对干眼影像分类与标注的规范化方法、流程和质量控制标准,旨在提升数据分类与标注的一致性和准确性,为AI模型的研发提供高质量的训练数据支持。通过规范影像采集与标注流程、优化数据质量控制、加强多中心协作和推动标注工具的标准化使用,本共识为干眼相关AI研究和临床应用提供了科学参考及技术支撑。
未来,通过不断完善和迭代本共识中的技术细节,并结合实际临床需求与技术进展,我们有望进一步推动AI技术在干眼诊断与治疗中的广泛应用。本共识的实施不仅将提升干眼管理的效率和精准度,也将为眼科AI技术的全面推广提供借鉴,为患者带来更优质的医疗服务。
形成共识意见的专家组成员:
执笔专家
杨卫华 深圳市眼科医院 南方医科大学深圳眼科医学中心
袁 进 首都医科大学附属北京同仁医院
戴 琦 温州医科大学附属眼视光医院 国家眼耳鼻喉疾病临床医学研究中心(眼部疾病)
刘祖国 厦门大学眼科研究所
纪家树 香港理工大学
陈 蔚 温州医科大学附属眼视光医院 国家眼耳鼻喉疾病临床医学研究中心(眼部疾病)
王丽强 解放军总医院眼科医学部
张 弘 哈尔滨医科大学附属第一医院眼科医院
肖 璇 武汉大学人民医院眼科中心
魏瑞华 天津医科大学眼科医院
李绍伟 北京爱尔英智眼科医院
梁凌毅 中山大学中山眼科中心 眼病防治全国重点实验室
广东省眼科视觉科学重点实验室
高 华 山东第一医科大学附属眼科医院
亢泽峰 中国中医科学院眼科医院
许言午 华南理工大学未来技术学院 人工智能与数字经济广东省实验室(广州)
邵 毅 上海交通大学医学院附属第一人民医院
李 炜 厦门大学医学院
刘 洋 武汉大学中南医院
参与起草的专家(按姓氏拼音排列)
崔 颖 南方医科大学附属广东省人民医院(广东省医学科学院)
丁 琳 新疆维吾尔自治区人民医院
董 诺 厦门大学附属厦门眼科中心
方慧卉 人工智能与数字经济广东省实验室(广州)
冯 云 北京大学第一医院
付华柱 新加坡科技研究局高性能计算研究所
傅亚娜 温州医科大学附属眼视光医院 国家眼耳鼻喉疾病临床医学研究中心(眼部疾病)
高云仙 新疆医科大学附属中医医院 新疆维吾尔自治区中医医院
龚 岚 复旦大学附属眼耳鼻喉科医院
郭 萍 深圳市眼科医院 南方医科大学深圳眼科医学中心
洪佳旭 复旦大学附属眼耳鼻喉科医院眼科 脑功能与脑疾病全国重点实验室
胡建章 福建医科大学附属协和医院
黄守军 浙江师范大学数理医学院
黄晓丹 浙江大学医学院附属第二医院
季 敏 南通大学附属医院
蒋杰伟 西安邮电大学电子工程学院
蒋贻平 赣南医科大学第一附属医院
晋秀明 浙江大学医学院附属第二医院
柯碧莲 上海交通大学医学院附属仁济医院
蓝倩倩 广西医学科学院眼科研究所 广西壮族自治区人民医院
李 程 厦门大学眼科研究所
李 笠 福州大学附属省立医院
李小萌 香港科技大学
李中文 温州医科大学宁波市眼科医院
黎颖莉 南方医科大学珠江医院
林 全 香港理工大学
刘 军 深圳市眼科医院 南方医科大学深圳眼科医学中心
廖 萱 川北医学院附属医院
区初斌 广东省医学影像智能分析与应用重点实验室
曲 超 四川省医学科学院·四川省人民医院
屈志国 合肥普瑞眼科医院
施愷迪 香港大学李嘉诚医学院
陶黎明 安徽医科大学第二附属医院
万 程 南京航空航天大学
王 华 中南大学湘雅医院
王璐璐 河南省人民医院 河南省立眼科医院
王 猛 新加坡国立大学
王淑君 香港理工大学
王 鲜 贵州医科大学附属医院
王 颖 新疆阿克苏地区第一人民医院
谢崇熙 香港理工大学
谢华桃 华中科技大学同济医学院附属协和医院
徐 梅 重庆医科大学附属第一医院
徐英男 南京医科大学附属眼科医院
薛劲松 南京医科大学附属眼科医院
袁冬青 南京医科大学第一附属医院
周永进 深圳大学
郑钦象 浙江大学医学院附属邵逸夫医院
郑 霄 厦门大学附属厦门眼科中心
郑晓汾 山西省眼科医院
郑亚林 利物浦大学 利物浦皇家大学医院圣保罗眼科中心(英国)
Neeru Amrita Vallabh 利物浦大学 利物浦皇家大学医院圣保罗眼科中心(英国)
Stephen Kaye 利物浦皇家大学医院圣保罗眼科中心 利物浦大学(英国)
Vito Romano 布雷西亚大学(意大利)
Colin Willoughby 阿尔斯特大学(英国)
利益冲突 所有作者均声明不存在利益冲突。本共识的制定未接受任何企业的赞助
共识声明 本共识由中国医药教育协会智能眼科分会组织相关领域专家起草,所有参与制定的专家均秉持客观、公正的立场,基于现有的科学研究证据、专业知识和临床经验,经过充分讨论后形成。本共识的编制过程遵循科学性、实用性和一致性原则,旨在为干眼影像分类与标注提供规范化指导,促进人工智能技术在眼科领域的应用与发展
免责声明 本共识的内容仅代表参与制定的专家组对干眼影像分类与标注的专业指导意见,供临床医师和研究人员参考。尽管专家们在指南制定过程中进行了广泛的讨论和意见征询,但仍可能存在未尽之处。本共识的建议为非强制性意见,与其不一致的操作方法并不必然被视为错误或不当。临床实践中,干眼影像分类与标注仍有许多问题需要进一步探索。随着临床经验的积累和相关技术的发展,未来需定期对本指南进行更新和修订,以确保其内容与时俱进,为患者带来更大临床获益